A osteocondrose é unha enfermidade dexenerativa-distrófica crónica que se desenvolve baixo a influencia de moitos factores bastante dispares. Inicialmente, os cambios patolóxicos ocorren no núcleo pulposo (o contido interno do disco intervertebral) e, posteriormente, estendéronse ao anel fibroso (a capa externa do disco) e a outros elementos do segmento de movemento da columna vertebral (SDS). Isto pode ser unha consecuencia do proceso natural de envellecemento do corpo, ou pode ocorrer no contexto de lesións, aumento de cargas na columna vertebral e outras causas. En calquera caso, a osteocondrose é só a primeira etapa da destrución do disco intervertebral e, se non se trata, fórmanse protuberancias e hernias, que moitas veces requiren a eliminación cirúrxica.
O disco intervertebral é unha formación de cartilaxe que separa os corpos vertebrais e actúa como amortiguador.
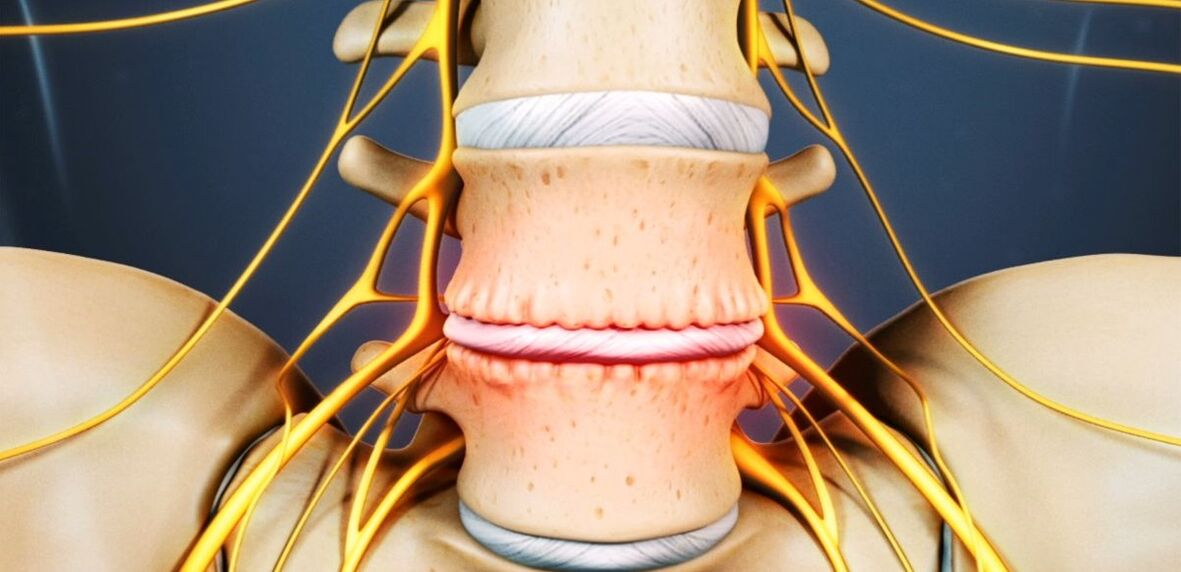
Osteocondrose lumbar: que é
De osteocondrose sofre de 48 a 52% das persoas. E a osteocondrose da columna lumbar é a máis común. A enfermidade pode afectar a calquera dos discos intervertebrais da columna lumbosacra, varios deles ou incluso todos. Na maioría das veces, os discos L5-S1, L4-L5 sofren, con menos frecuencia L3-L4. Os discos lumbares superiores (L3-L2 e L2-L1) vense afectados con moita menos frecuencia.
A prevalencia da osteocondrose lumbar débese ao feito de que a maior carga na realización de calquera traballo físico, especialmente levantar e cargar pesos, camiñar, correr, sentarse cae na parte inferior das costas. A columna lumbar consta de 5 vértebras, que son moito máis grandes que as vértebras torácicas e cervicais. En consecuencia, os discos intervertebrais que os separan son de maior tamaño. Normalmente, a rexión lumbar presenta unha lixeira curvatura anterior (lordose fisiolóxica). É a última parte móbil da columna vertebral e está adxacente ao sacro fixo, polo que a maioría das veces falan de osteocondrose lumbosacra.
Se antes a osteocondrose se consideraba unha enfermidade relacionada coa idade, hoxe as súas primeiras manifestacións xa se poden observar aos 15-19 anos. Entre os trinta anos, xa o 1, 1% das persoas sofren síntomas graves de alteracións dexenerativas-distróficas nos discos intervertebrais. E nos representantes do grupo de máis idade (a partir de 59 anos), as manifestacións clínicas da enfermidade xa están presentes no 82, 5%. Ao mesmo tempo, a incidencia da patoloxía segue crecendo de forma constante, o que se debe en gran parte non só ao aumento da idade media da poboación do país, senón tamén a cambios de estilo de vida que non son para mellor.
Razóns para o desenvolvemento
Hoxe aínda non hai consenso sobre a etioloxía das enfermidades dexenerativas da columna. Con todo, a teoría principal do seu desenvolvemento é involutiva. Segundo ela, a osteocondrose é unha consecuencia do dano previo ao disco intervertebral e ás estruturas óseas da columna vertebral, así como a aparición de procesos inflamatorios e outros. A teoría suxire que os cambios dexenerativos están xeneticamente predeterminados e, de feito, son inevitables. E a súa manifestación clínica, especialmente en persoas novas e de mediana idade, débese á influencia de varios factores endóxenos e esóxenos.
Así, o desenvolvemento da osteocondrose da columna lumbar é facilitado por:
- traballo físico pesado, especialmente asociado ao levantamento pesado;
- sedentarismo, estilo de vida sedentario;
- calquera lesión nas costas, incluíndo hematomas;
- sobrepeso;
- trastornos metabólicos;
- violacións da postura, deformación da columna vertebral;
- pés planos e outras patoloxías do pé;
- embarazo, especialmente o embarazo múltiple.

Patoxénese
Independentemente das causas, a dexeneración do disco intervertebral prodúcese cando a intensidade dos procesos de catabolismo (escisión e oxidación de moléculas) das proteínas da matriz comeza a superar a taxa de formación. Un dos puntos clave neste proceso é a desnutrición dos discos intervertebrais.
Dado que, como a maioría das cartilaxes dun adulto, non teñen un abastecemento de sangue directo, xa que carecen de vasos sanguíneos, o aporte de nutrientes a eles e a eliminación de produtos metabólicos prodúcese por difusión con compresión e relaxación secuencial do disco durante movemento. A estrutura principal que proporciona enerxía ao disco son as placas finais situadas nas súas superficies superior e inferior.
Por si mesmas, as placas finais son unha bicapa formada por células de cartilaxe e tecido óseo. En consecuencia, o lado cartilaxinoso están adxacentes ao disco, e os ósos - aos corpos vertebrales. Distínguense por unha permeabilidade suficientemente boa, que garante o intercambio de substancias entre as células, a substancia intercelular do disco e os vasos sanguíneos que pasan nos corpos vertebrais. Co paso dos anos, especialmente co impacto negativo dos factores externos e internos, a estrutura das placas terminales cambia e o seu abastecemento de sangue diminúe, o que leva a unha diminución da intensidade do metabolismo no disco intervertebral. Como resultado, a súa capacidade de producir nova matriz redúcese, o que leva a unha diminución progresiva da súa densidade coa idade.
A nivel molecular, isto vai acompañado de:
- unha diminución da taxa de difusión de nutrientes e produtos metabólicos;
- diminución da viabilidade celular;
- acumulación de produtos de desintegración celular e moléculas da matriz alteradas;
- unha diminución da produción de proteoglicanos (compostos de alto peso molecular responsables da formación de novas células cartilaginosas e que son as principais fontes de síntese dos sulfatos de condroitina);
- danos no andamio de coláxeno.
Posibles consecuencias
Como resultado dos cambios en curso, o disco intervertebral deshidrata e o núcleo pulposo perde a súa capacidade para distribuír adecuadamente as cargas que caen sobre el. Polo tanto, a presión no interior do disco faise desigual e, polo tanto, o anel fibroso en varios lugares experimenta sobrecarga e compresión. Dado que isto ocorre con cada movemento dunha persoa, o anel está sometido regularmente a presión mecánica. Isto leva a cambios adversos nel.
Ademais, moitas veces unha diminución da altura e elasticidade do disco leva a cambios compensatorios nos corpos vertebrales adxacentes. Nas súas superficies fórmanse crecementos óseos chamados osteofitos. Adoitan aumentar de tamaño co paso do tempo e mesmo se funden entre si, excluíndo a posibilidade de movementos no PDS afectado.
Debido ao feito de que a desnutrición provoca danos no esqueleto de coláxeno, baixo a influencia da presión do núcleo pulposo en certos puntos, a estrutura normal das fibras que forman o anel fibroso interrompe. En ausencia de intervención, isto eventualmente leva a fisuras e roturas nelas. Gradualmente, cada vez máis fibras do anel fibroso no lugar de aplicación da presión son rasgadas, o que leva á súa protuberancia. Isto é especialmente facilitado polo aumento das cargas na columna vertebral. E dado que a rexión lumbar asume a carga principal durante o movemento e calquera actividade física, sofre a maioría das veces.
A protuberancia do disco intervertebral sen a ruptura final do anel fibroso e co tamaño da súa base máis que a parte saínte chámase protrusión. Coa súa rotura completa nun lugar ou noutro, diagnostícase unha hernia intervertebral.
Coa destrución de parte das fibras do anel fibroso, a presión no disco diminúe gradualmente, o que leva a unha diminución da tensión e das propias fibras. Isto leva a unha violación da súa fixación e, como resultado, a mobilidade patolóxica do segmento de movemento da columna vertebral afectado.
O segmento motor vertebral (SMS) é unha unidade estrutural e funcional da columna vertebral formada polo disco intervertebral, os corpos vertebrales adxacentes, as súas articulacións facetarias, ligamentos e músculos unidos a estas estruturas óseas.
O funcionamento normal da columna vertebral só é posible co correcto funcionamento do PDS.
Os síntomas da osteocondrose da columna lumbar
A enfermidade pode ser asintomática durante moito tempo e despois comezar a manifestarse como unha lixeira incomodidade na rexión lumbar, gañando forza gradualmente. Pero nalgúns casos, a osteocondrose da zona lumbar comeza de forma aguda, provocando inmediatamente unha potente síndrome de dor. Na maioría dos casos, os signos de patoloxía aparecen por primeira vez despois de 35 anos.
A dor nas costas é o principal síntoma da enfermidade. Pode ser de carácter diferente e ser tanto doloroso como aburrido, e agudo, constante ou episódico. Pero basicamente para a patoloxía, especialmente nas primeiras fases do desenvolvemento, é característica a alternancia de períodos de exacerbación e remisión, e tanto a hipotermia como o levantamento dun obxecto pesado, ou un movemento repentino e infructuoso pode provocar outro deterioro do benestar.
A dor adoita ir acompañada dunha sensación de entumecimiento e tensión nos músculos das costas. Agravan os esforzos físicos, os movementos bruscos, o levantamento de pezas pesadas, o agacharse e mesmo a tose e os estornudos.
Se, debido á inestabilidade dos corpos vertebrais, a raíz nerviosa que se estende desde a medula espiñal está fixada por unha ou outra estrutura anatómica, isto levará ao desenvolvemento de trastornos neurolóxicos axeitados. As súas principais manifestacións son:
- dor intensa que irradia ao sacro, nádegas, membros inferiores ou perineo;
- trastornos de sensibilidade de diversa gravidade;
- restricións de mobilidade, coxeiras;
- debilidade nos músculos inervados polo nervio pellizcado.
Na columna lumbar, a medula espiñal remata ao nivel de 1-2 vértebras e pasa á chamada cauda equina, formada por unha acumulación de raíces da columna. Ademais, cada un deles é responsable non só da inervación dos músculos, senón tamén de órganos específicos da pelve pequena, polo que a compresión prolongada pode causar perturbacións no traballo do órgano correspondente. Isto pode levar ao desenvolvemento de impotencia, infertilidade, enfermidades xinecolóxicas, hemorróidas e outros trastornos.
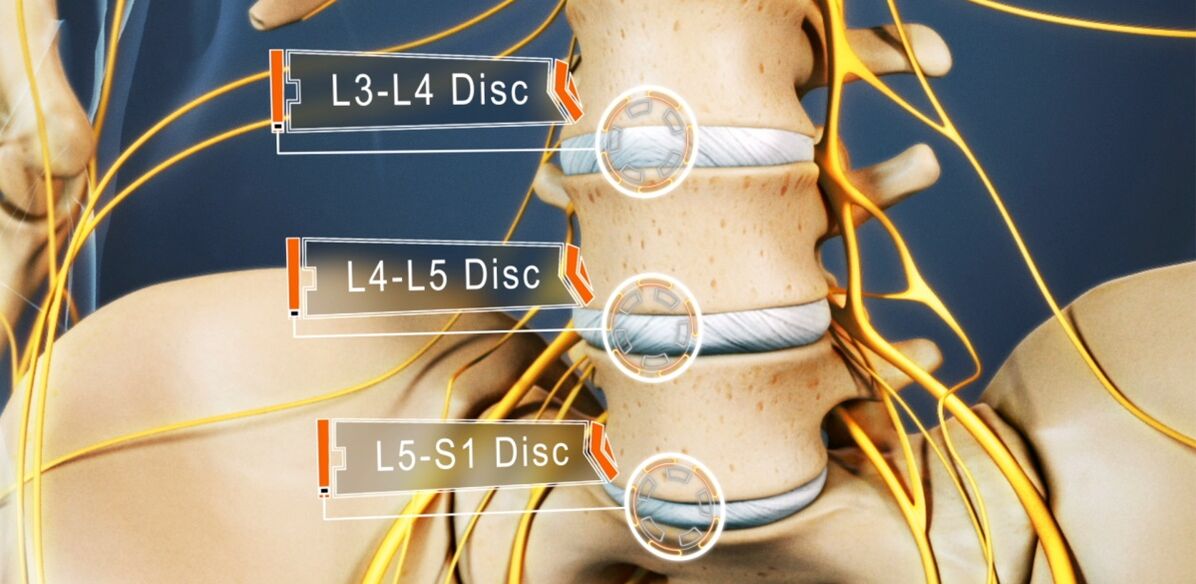
O cadro clínico da osteocondrose da columna lumbar, especialmente cun curso longo e a aparición de compresión das raíces da columna, depende en gran medida do nivel da lesión, é dicir, que disco particular sufriu cambios dexenerativos-distróficos.
- A derrota do disco L3-L4 - a dor dáse ás partes antero-internas da coxa, a parte inferior da perna e o nocello interno. Isto vai acompañado dunha diminución da sensibilidade da superficie anterior da coxa, unha diminución da gravidade ou perda da tirón do xeonllo, así como unha diminución da forza do músculo cuádriceps.
- A derrota do disco L4-L5: a dor dáse desde a parte superior das nádegas ata as partes externas da coxa e a parte inferior da perna. Con menos frecuencia, isto vai acompañado da propagación da dor na parte posterior dos pés, incluíndo 1-3 dedos. Nestas áreas, hai unha diminución da sensibilidade e debilidade muscular. Ás veces desenvólvese hipotrofia e extensión incompleta do dedo gordo.
- Dano ao disco L5-S1: a dor comeza na zona media das nádegas e descende ata o talón ao longo da superficie posterior ou posterior da coxa e da parte inferior da perna e pode capturar o bordo exterior do pé, como 4-5 dedos. Nestas áreas das extremidades inferiores, hai unha diminución da sensibilidade, e o gastrocnemio e o glúteo adoitan diminuír de tamaño, o que vai acompañado da súa debilidade. Se se afecta a raíz da columna que pasa ao nivel deste PDS, pódese observar unha diminución ou perda dos reflexos de Aquiles e plantares.
Os discos L1-L2 e L2-L3 raramente se ven afectados.
A dor que acompaña á enfermidade restrinxe a unha persoa e reduce significativamente a calidade da súa vida. Dado que persisten durante moito tempo e se repiten regularmente, se non están constantemente presentes, isto non pode menos que afectar o estado psicoemocional. Como resultado, máis da metade dos pacientes presentan signos de estrés emocional crónico, trastornos depresivos, etc.
Diagnóstico
Se hai signos de osteocondrose da columna lumbar, debes contactar cun neurólogo ou vertebrólogo. En primeiro lugar, o médico recolle unha anamnese, que consiste en aclarar a natureza das queixas, as características da dor, as condicións para a súa aparición e redución, as características da vida laboral dunha persoa, etc.
A segunda fase do diagnóstico, realizada como parte da primeira consulta cun médico, é un exame físico. Durante ela, o médico avalía o estado da pel, a postura, a profundidade das curvas fisiolóxicas da columna vertebral, a presenza da súa curvatura, etc. O estado dos músculos que rodean a columna, chamados paravertebrais, é necesariamente avaliado, xa que adoitan ser dolorosas e excesivamente tensas, o que é unha reacción reflexa do corpo á inflamación e á dor discoxénica.
Xa en base aos datos obtidos durante o exame e interrogatorio do paciente, o neurólogo pode sospeitar da presenza de osteocondrose da columna lumbar. Pero para excluír posibles patoloxías concomitantes, así como confirmar o diagnóstico e determinar con precisión o nivel de dano, requírese a gravidade dos cambios dexenerativos-distróficos no disco intervertebral e a implicación das estruturas óseas, requírese métodos de diagnóstico de laboratorio e instrumentais.

Diagnóstico de laboratorio
As análises de varios tipos non son decisivas no diagnóstico da osteocondrose da columna lumbar. Están máis orientadas a avaliar o grao do proceso inflamatorio e á detección de trastornos concomitantes.
Así, pódense asignar:
- UAC;
- OAM;
- proba de sangue para o nivel de azucre;
- química do sangue.
Diagnóstico instrumental
Todos os pacientes con sospeita de osteocondrose da columna lumbar teñen:
- radiografía da columna lumbar en dúas proxeccións - permítelle determinar a estrutura das estruturas óseas, detectar anomalías, osteofitos formados, cambios nas articulacións facetarias, etc. ;
- CT - permítelle detectar cambios nas estruturas óseas en fases máis tempranas de desenvolvemento que os raios X, así como identificar signos indirectos de osteocondrose;
- A resonancia magnética é o mellor método para diagnosticar os cambios patolóxicos nas formacións de cartilaxe e outras estruturas de tecidos brandos, o que permite detectar os máis mínimos cambios nos discos intervertebrais, ligamentos, vasos sanguíneos e medula espiñal e avaliar con precisión a súa gravidade e os posibles riscos.
Ademais, pódese recomendar:
- densitometría - un método para determinar a densidade ósea, que permite diagnosticar a osteoporose, que é especialmente común nos anciáns;
- mielografía - permítelle avaliar o estado das vías do LCR da medula espiñal e o grao de dano no disco saínte, que é especialmente importante na presenza dunha hernia intervertebral xa formada da columna lumbar.
Tratamento da osteocondrose lumbar
Cando se diagnostica a osteocondrose, por regra xeral, todos os pacientes reciben inicialmente unha terapia conservadora, sempre que non haxa un déficit neurolóxico pronunciado e progresivo. Pero o seu personaxe é seleccionado estrictamente individualmente.
Dado que a enfermidade é crónica e as capacidades rexenerativas dos discos intervertebrais son extremadamente limitadas, especialmente con cambios dexenerativos-distróficos pronunciados, os principais obxectivos da terapia son deter a súa progresión e eliminar os síntomas que perturban o paciente. Polo tanto, o tratamento sempre é complexo e inclúe:
- terapia farmacolóxica;
- terapia manual;
- fisioterapia;
- terapia de exercicios.
No período agudo, móstrase que os pacientes limitan a actividade física ou mesmo se adhiren ao descanso en cama durante 1-2 días. Isto axudará a relaxar os músculos e reducirá a presión dentro do disco. Se necesitas sentarte, camiñar ou facer traballo físico durante moito tempo, debes levar un corsé lumbar estabilizador.

Despois do final do período agudo e durante a remisión da enfermidade, pola contra, é importante moverse o máximo posible, pero con precaución e excluíndo o aumento do estrés na zona lumbar. Os pacientes terán que adquirir as habilidades de sentarse adecuadamente, levantar obxectos do chan, transportar cargas pesadas, xa que todo isto afecta o curso da patoloxía. É importante evitar inclinacións e movementos bruscos, levantar algo do chan ou de superficies baixas, despois de dobrar os xeonllos, e non dobrarse. Só debes sentarte co lombo recto nunha cadeira que apoie ben as costas. Ademais, durante o traballo sedentario, é importante facer pausas regularmente para un adestramento curto. É importante evitar caídas, saltos, carreiras rápidas e hipotermia.
Coa osteocondrose é importante manter o peso corporal dentro dos límites óptimos, e para a obesidade indícase unha dieta e exercicios físicos adecuados á condición do paciente, xa que o exceso de peso crea unha carga aumentada na zona lumbar e provoca unha progresión máis rápida dos cambios patolóxicos no os discos.
De media, a terapia conservadora adoita estar deseñada durante 1-3 meses, aínda que pode durar máis tempo. Pero mesmo despois de completar o curso principal prescrito polo médico, será necesario seguir tomando unha serie de medicamentos, terapia de exercicio e seguir as recomendacións sobre o estilo de vida.
Terapia médica
Os principais compoñentes da terapia farmacolóxica son medicamentos seleccionados individualmente do grupo de AINE. Ao elixilos, o médico ten en conta non só a gravidade da síndrome de dor e o curso do proceso inflamatorio, senón tamén a natureza das enfermidades concomitantes, especialmente o tracto dixestivo, xa que os AINE con uso prolongado poden afectar negativamente o estado dos seus síntomas. membranas mucosas e provocan unha exacerbación de varias patoloxías do sistema dixestivo.
É necesario usar AINE para a dor aguda na parte baixa das costas e inmediatamente despois da súa aparición. Preferiblemente en 1-2 días. Dependendo da gravidade do estado do paciente, pódense administrar por vía intramuscular, en forma de supositorios rectales, axentes locais e en formas orais. A duración da admisión non debe exceder de 2 semanas. No futuro, tómase un medicamento seleccionado individualmente baixo demanda, pero tratando de evitar o uso frecuente.
Recentemente, con máis frecuencia dáselles preferencia ás drogas, como ingrediente activo, que inclúen inhibidores selectivos da ciclooxigenase-2.
Ademais, os pacientes reciben medicamentos dos seguintes grupos:
- relaxantes musculares: axudan a relaxar os músculos demasiado tensos e, polo tanto, reducen a dor nas costas;
- condroprotectores: melloran o curso dos procesos metabólicos no disco intervertebral (especialmente efectivos cando se inician nas primeiras fases de desenvolvemento da osteocondrose lumbar);
- Vitaminas B: contribúen á mellora da condución nerviosa;
- antidepresivos e ansiolíticos - usados para a osteocondrose a longo prazo, que levou a depresión, fatiga crónica e outros trastornos psicolóxicos.
Con dor moi intensa, sobre todo de orixe neurolóxica, realízanse bloqueos terapéuticos. Implican a introdución de anestésicos en combinación con corticoides en puntos próximos ao nervio comprimido, o que leva á rápida eliminación da dor. Pero o procedemento só pode ser realizado nunha institución médica por traballadores sanitarios especialmente adestrados, xa que está asociado a un risco de complicacións.
Terapia manual
A terapia manual permite non só mellorar a calidade da circulación sanguínea na área de influencia, senón tamén reducir significativamente a gravidade e a duración da dor na osteocondrose. Alivia eficazmente a tensión muscular e permítelle eliminar os bloques funcionais, o que aumenta significativamente a mobilidade no SMS afectado.
Ademais, a través dunha terapia manual ben realizada, é posible non só aumentar a distancia entre as vértebras, devolvelas á súa posición anatómicamente correcta, senón tamén liberar as raíces nerviosas comprimidas. Como resultado, a dor elimínase rapidamente e os trastornos neurolóxicos desaparecen. Tamén reduce a probabilidade de complicacións e trastornos no traballo dos órganos internos.
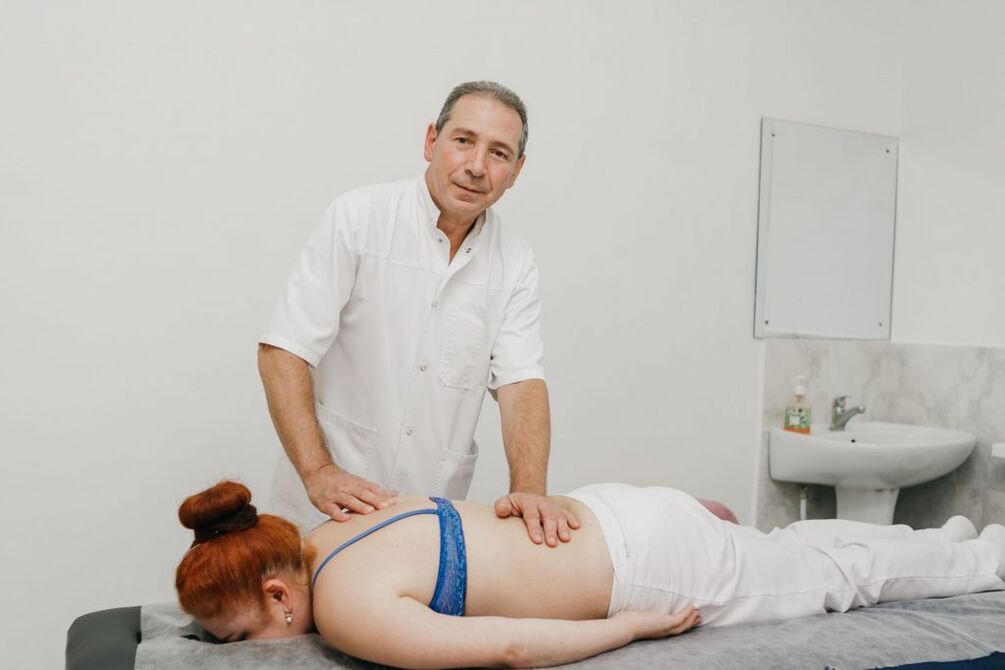
As propiedades positivas adicionais da terapia manual son mellorar o estado de ánimo, fortalecer a inmunidade, activar os mecanismos naturais de recuperación do corpo e aumentar a eficiencia. Normalmente despois da 1ª sesión hai unha mellora notable no benestar e, no futuro, o efecto faise máis pronunciado. Como regra xeral, o curso consta de 8-15 sesións, e é importante completalo ata o final, mesmo cunha normalización completa do benestar.
Fisioterapia
Despois do descenso da inflamación aguda, indícanse cursos de procedementos fisioterapéuticos, que non só axudan a reducir a dor, senón que tamén melloran a microcirculación, a nutrición e o curso dos procesos reparadores na área de cambios dexenerativos-distróficos. Na maioría das veces, os pacientes prescríbense:
- electroforese coa introdución de fármacos;
- neuromioestimulación eléctrica;
- terapia de ultrasóns;
- terapia con láser;
- magnetoterapia;
- UHF.
Que métodos específicos de fisioterapia darán o mellor efecto, a frecuencia da súa aplicación, a duración do curso e a posibilidade de combinar con outros tipos de exposición determínase individualmente para cada paciente.

A terapia de tracción dá moi bos resultados na osteocondrose da columna lumbar. Grazas a el, é posible conseguir un aumento da distancia entre os corpos vertebrales, o que reduce instantáneamente a carga dos discos afectados. Despois da sesión, para consolidar os resultados, o paciente debe levar un corsé ortopédico.
terapia de exercicios
Despois da eliminación da dor aguda, o programa de tratamento complétase necesariamente con terapia de exercicio. As súas principais tarefas son estirar a columna vertebral e relaxar os músculos espasmódicos da zona lumbar. Ademais, os exercicios terapéuticos axudan a fortalecer o corsé muscular, a crear un apoio fiable para a columna vertebral e a mellorar a postura. Ao longo disto, a circulación sanguínea actívase inevitablemente e mellóranse os procesos metabólicos, o que ten un efecto beneficioso sobre a nutrición dos discos.
Para cada paciente, selecciónase individualmente un conxunto de exercicios segundo o grao de cambios dexenerativos-distróficos, o nivel de desenvolvemento físico do paciente, a natureza dos trastornos concomitantes, a idade e outros factores. Inicialmente, recoméndase estudar baixo a guía dun instrutor experimentado en terapia de exercicios.
Recoméndase a todos os pacientes con cambios dexenerativos na columna vertebral visitar a piscina 2-3 veces por semana, xa que as clases de natación minimizan a carga sobre a columna, pero permítenlle fortalecer eficazmente os músculos das costas.
Así, a osteocondrose da columna lumbar é unha das enfermidades máis comúns. Ao mesmo tempo, é capaz de privar a unha persoa da capacidade de traballo durante moito tempo e mesmo levar á discapacidade debido ao desenvolvemento de complicacións. Polo tanto, é importante non ignorar os primeiros síntomas da enfermidade, cando é máis fácil tratar con ela. Coa aparición de dor, e aínda máis entumecimiento, mobilidade limitada, dor de costas, cómpre contactar cun neurólogo o antes posible, someterse ao exame necesario e comezar o tratamento. Neste caso, será posible deter o proceso patolóxico e volver a unha vida normal e plena sen dor e restricións significativas.



























